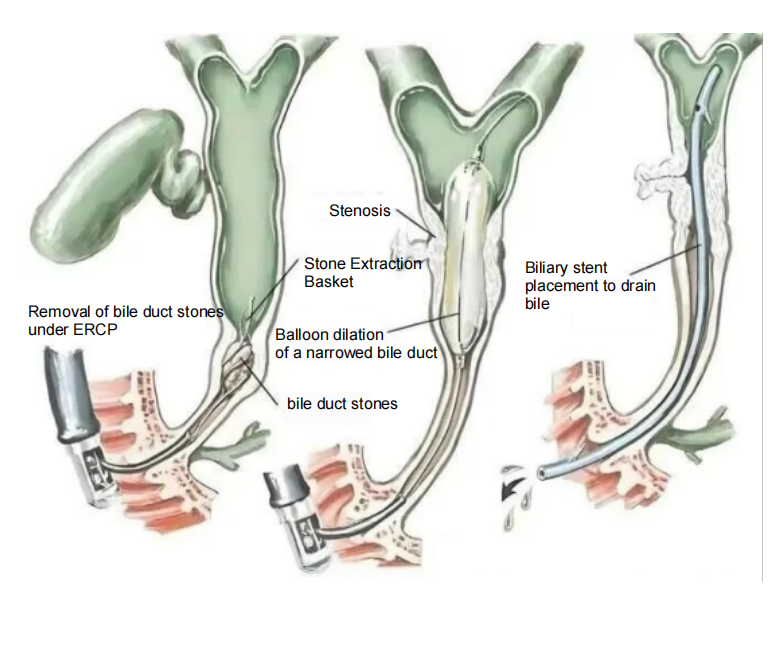
ໃນການວິນິດໄສ ແລະ ການປິ່ນປົວພະຍາດທາງເດີນນ້ຳບີ, ການພັດທະນາເຕັກໂນໂລຊີການສ່ອງກ້ອງສ່ອງໄດ້ສຸມໃສ່ເປົ້າໝາຍຂອງຄວາມແມ່ນຍຳທີ່ສູງຂຶ້ນ, ການຮຸກຮານໜ້ອຍລົງ, ແລະ ຄວາມປອດໄພທີ່ສູງຂຶ້ນ. ການຖ່າຍຮູບທໍ່ນ້ຳບີແບບຖອຍຫຼັງດ້ວຍກ້ອງສ່ອງ (ERCP), ເຊິ່ງເປັນວິທີການຫຼັກໃນການວິນິດໄສ ແລະ ການປິ່ນປົວພະຍາດທາງນ້ຳບີ, ໄດ້ຮັບການຍອມຮັບຢ່າງກວ້າງຂວາງມາດົນແລ້ວຍ້ອນລັກສະນະທີ່ບໍ່ແມ່ນການຜ່າຕັດ ແລະ ມີການຮຸກຮານໜ້ອຍທີ່ສຸດ. ຢ່າງໃດກໍຕາມ, ເມື່ອປະເຊີນກັບບາດແຜທາງນ້ຳບີທີ່ສັບສົນ, ເຕັກນິກດຽວມັກຈະບໍ່ປະສົບຜົນສຳເລັດ. ນີ້ແມ່ນບ່ອນທີ່ການສ່ອງກ້ອງທໍ່ນ້ຳບີຜ່ານຜິວໜັງ (PTCS) ກາຍເປັນສ່ວນເສີມທີ່ສຳຄັນຕໍ່ ERCP. ວິທີການ “ສອງຂອບເຂດ” ປະສົມປະສານນີ້ເກີນຂອບເຂດຂອງການປິ່ນປົວແບບດັ້ງເດີມ ແລະ ສະເໜີທາງເລືອກໃນການວິນິດໄສ ແລະ ການປິ່ນປົວແບບໃໝ່ທັງໝົດໃຫ້ຄົນເຈັບ.
ERCP ແລະ PTCS ແຕ່ລະອັນມີທັກສະທີ່ເປັນເອກະລັກສະເພາະຂອງຕົນເອງ.
ເພື່ອເຂົ້າໃຈເຖິງພະລັງຂອງການນຳໃຊ້ສອງຂອບເຂດຮ່ວມກັນ, ກ່ອນອື່ນໝົດຕ້ອງເຂົ້າໃຈຢ່າງຈະແຈ້ງກ່ຽວກັບຄວາມສາມາດພິເສດຂອງເຄື່ອງມືສອງຢ່າງນີ້. ເຖິງແມ່ນວ່າທັງສອງແມ່ນເຄື່ອງມືສຳລັບການວິນິດໄສ ແລະ ການປິ່ນປົວພະຍາດທໍ່ນໍ້າບີ, ແຕ່ພວກມັນໃຊ້ວິທີການທີ່ແຕກຕ່າງກັນ, ສ້າງຄວາມສົມບູນແບບ.
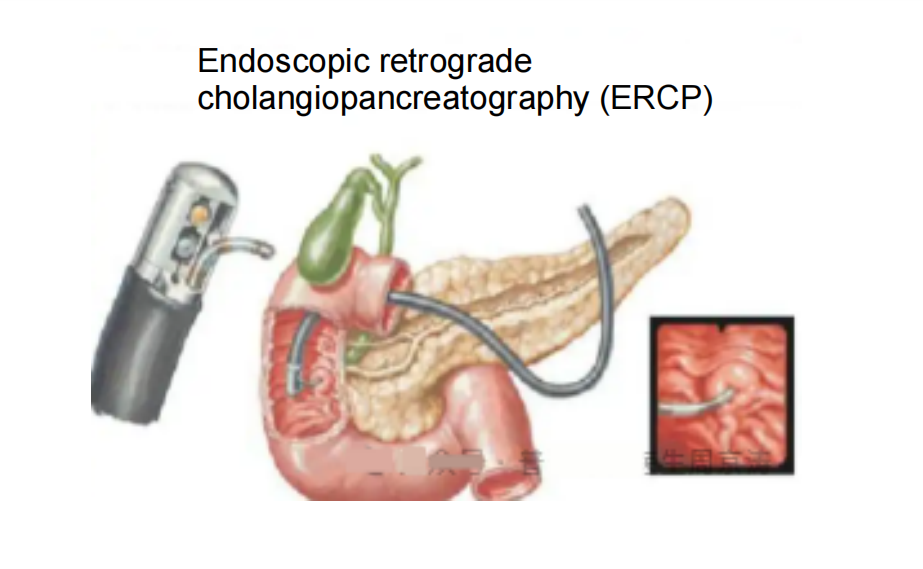
ERCP: ຄວາມຊ່ຽວຊານດ້ານການສ່ອງກ້ອງເຂົ້າໄປໃນລະບົບຍ່ອຍອາຫານ
ERCP ຫຍໍ້ມາຈາກ Endoscopic Retrograde Cholangiopancreatography. ການຜ່າຕັດຂອງມັນຄ້າຍຄືກັບວິທີການເຮັດວຽກແບບວົງວຽນ. ທ່ານໝໍຈະສອດກ້ອງເບິ່ງ duodenoscope ຜ່ານປາກ, ຫຼອດອາຫານ, ແລະ ກະເພາະອາຫານ, ໃນທີ່ສຸດກໍຈະໄປຮອດ duodenum ທີ່ລົງມາ. ທ່ານໝໍຈະຊອກຫາຮູເປີດຂອງລຳໄສ້ຂອງທໍ່ນ້ຳບີ ແລະ ທໍ່ຕັບອ່ອນ (duodenal papilla). ຫຼັງຈາກນັ້ນ, ຈະສຽບ catheter ຜ່ານຮູຕັດເນື້ອເຍື່ອດ້ວຍກ້ອງສ່ອງ. ຫຼັງຈາກສັກສານ contrast ແລ້ວ, ການກວດດ້ວຍລັງສີ X ຫຼື ultrasound ຈະຖືກປະຕິບັດ, ເຊິ່ງຊ່ວຍໃຫ້ສາມາດວິນິດໄສພະຍາດໄດ້ດ້ວຍສາຍຕາຂອງທໍ່ນ້ຳບີ ແລະ ທໍ່ຕັບອ່ອນ.
ບົນພື້ນຖານນີ້,ERCPຍັງສາມາດປະຕິບັດຂັ້ນຕອນການປິ່ນປົວທີ່ຫຼາກຫຼາຍໄດ້: ຕົວຢ່າງ, ການຂະຫຍາຍທໍ່ນໍ້າບີທີ່ແຄບລົງດ້ວຍບານລູນ, ການເປີດທາງທີ່ອຸດຕັນດ້ວຍ stents, ການເອົາກ້ອນຫີນອອກຈາກທໍ່ນໍ້າບີດ້ວຍກະຕ່າເອົາກ້ອນຫີນອອກ, ແລະ ການເອົາເນື້ອເຍື່ອທີ່ເປັນພະຍາດມາວິເຄາະທາງພະຍາດວິທະຍາໂດຍໃຊ້ຄີບຕັດເນື້ອເຍື່ອ. ຂໍ້ໄດ້ປຽບຫຼັກຂອງມັນແມ່ນຢູ່ໃນຄວາມຈິງທີ່ວ່າມັນເຮັດວຽກຜ່ານຊ່ອງທຳມະຊາດທັງໝົດ, ເຊິ່ງບໍ່ຈຳເປັນຕ້ອງມີການຜ່າຕັດໜ້າດິນ. ສິ່ງນີ້ຊ່ວຍໃຫ້ການຟື້ນຕົວຫຼັງການຜ່າຕັດໄວ ແລະ ມີການລົບກວນຮ່າງກາຍຂອງຄົນເຈັບໜ້ອຍທີ່ສຸດ. ມັນເໝາະສົມໂດຍສະເພາະສຳລັບການປິ່ນປົວບັນຫາທໍ່ນໍ້າບີໃກ້ກັບລຳໄສ້, ເຊັ່ນ: ກ້ອນຫີນຢູ່ທໍ່ນໍ້າບີສ່ວນກາງ ແລະ ສ່ວນລຸ່ມ, ການກັດຂອງທໍ່ນໍ້າບີສ່ວນລຸ່ມ, ແລະ ບາດແຜຢູ່ຈຸດເຊື່ອມຕໍ່ຂອງຕັບອ່ອນ ແລະ ທໍ່ນໍ້າບີ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ERCP ຍັງມີ “ຈຸດອ່ອນ” ຂອງມັນຄື: ຖ້າທໍ່ນໍ້າບີອຸດຕັນຢ່າງຮຸນແຮງ ແລະ ນໍ້າບີບໍ່ສາມາດລະບາຍອອກໄດ້ຢ່າງລາບລື່ນ, ສານກັນແສງຈະມີຄວາມຫຍຸ້ງຍາກໃນການເຕີມເຕັມທໍ່ນໍ້າບີທັງໝົດ, ເຊິ່ງຈະສົ່ງຜົນກະທົບຕໍ່ຄວາມຖືກຕ້ອງຂອງການວິນິດໄສ; ສຳລັບກ້ອນຫີນໃນທໍ່ນໍ້າບີໃນຕັບ (ໂດຍສະເພາະກ້ອນຫີນທີ່ຕັ້ງຢູ່ເລິກໃນຕັບ) ແລະ ການແຄບຂອງທໍ່ນໍ້າບີໃນຕຳແໜ່ງສູງ (ໃກ້ກັບຊັ້ນຕັບ ແລະ ຂ້າງເທິງ), ຜົນກະທົບຂອງການປິ່ນປົວມັກຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ ເພາະວ່າກ້ອງສ່ອງ “ບໍ່ສາມາດເຂົ້າເຖິງໄດ້” ຫຼື ພື້ນທີ່ປະຕິບັດງານມີຈຳກັດ.
PTCS: ຜູ້ບຸກເບີກທາງຜິວໜັງທີ່ບຸກທະລຸໜ້າຜິວຂອງຕັບ
PTCS, ຫຼື ການກວດສອບທໍ່ນໍ້າບີຜ່ານຜິວໜັງ, ໃຊ້ວິທີການ "ພາຍນອກເຂົ້າ", ກົງກັນຂ້າມກັບວິທີການ "ພາຍໃນອອກ" ຂອງ ERCP. ພາຍໃຕ້ການຊີ້ນໍາຂອງ ultrasound ຫຼື CT, ແພດຜ່າຕັດຈະເຈາະຜິວໜັງຢູ່ໜ້າເອິກຂວາ ຫຼື ທ້ອງຂອງຄົນເຈັບ, ຜ່ານເນື້ອເຍື່ອຕັບ ແລະ ເຂົ້າເຖິງທໍ່ນໍ້າບີໃນຕັບທີ່ຂະຫຍາຍອອກ, ສ້າງອຸໂມງທຽມ "ຜິວໜັງ-ຕັບ-ທໍ່ນໍ້າບີ". ຫຼັງຈາກນັ້ນ, ກ້ອງສ່ອງທໍ່ນໍ້າບີຈະຖືກໃສ່ຜ່ານອຸໂມງນີ້ເພື່ອສັງເກດເບິ່ງທໍ່ນໍ້າບີໃນຕັບໂດຍກົງ ໃນຂະນະທີ່ປະຕິບັດການປິ່ນປົວເຊັ່ນ: ການກໍາຈັດກ້ອນຫີນ, ການຜ່າຕັດດ້ວຍຫີນ, ການຂະຫຍາຍທໍ່ນໍ້າບີທີ່ອຸດຕັນ, ແລະ ການໃສ່ stent.
“ອາວຸດຂ້າ” ຂອງ PTCS ແມ່ນຢູ່ໃນຄວາມສາມາດໃນການເຂົ້າເຖິງບາດແຜຂອງທໍ່ນໍ້າບີໃນຕັບໂດຍກົງ. ມັນມີຄວາມຊຳນານໂດຍສະເພາະໃນການແກ້ໄຂ “ບັນຫາທີ່ເລິກເຊິ່ງ” ທີ່ຍາກທີ່ຈະເຂົ້າເຖິງດ້ວຍ ERCP: ຕົວຢ່າງ, ກ້ອນຫີນໃນທໍ່ນໍ້າບີຂະໜາດໃຫຍ່ທີ່ມີເສັ້ນຜ່າສູນກາງເກີນ 2 ຊມ, “ກ້ອນຫີນຫຼາຍກ້ອນ” ທີ່ກະແຈກກະຈາຍຢູ່ໃນຫຼາຍກິ່ງຂອງທໍ່ນໍ້າບີໃນຕັບ, ການບີບອັດຂອງທໍ່ນໍ້າບີໃນຕຳແໜ່ງສູງທີ່ເກີດຈາກເນື້ອງອກ ຫຼື ການອັກເສບ, ແລະ ອາການແຊກຊ້ອນທີ່ສັບສົນເຊັ່ນ: ການແຄບຂອງທໍ່ນໍ້າບີ ແລະ ຮູນໍ້າບີທີ່ເກີດຂຶ້ນຫຼັງຈາກການຜ່າຕັດທໍ່ນໍ້າບີ. ນອກຈາກນັ້ນ, ເມື່ອຄົນເຈັບບໍ່ສາມາດຮັບ ERCP ໄດ້ຍ້ອນເຫດຜົນຕ່າງໆເຊັ່ນ: ຄວາມຜິດປົກກະຕິຂອງ papillary duodenal ແລະ ການອຸດຕັນຂອງລໍາໄສ້, PTCS ສາມາດເປັນທາງເລືອກອື່ນ, ເຮັດໃຫ້ນໍ້າບີໄຫຼອອກຢ່າງໄວວາ ແລະ ບັນເທົາອາການເຫຼືອງ, ດັ່ງນັ້ນຈຶ່ງຊື້ເວລາສໍາລັບການປິ່ນປົວຕໍ່ໄປ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, PTCS ບໍ່ສົມບູນແບບ: ເນື່ອງຈາກມັນຕ້ອງການການເຈາະເທິງໜ້າຜິວຂອງຮ່າງກາຍ, ອາດຈະເກີດອາການແຊກຊ້ອນເຊັ່ນ: ເລືອດອອກ, ນໍ້າບີຮົ່ວ, ແລະ ການຕິດເຊື້ອ. ເວລາຟື້ນຕົວຫຼັງການຜ່າຕັດແມ່ນດົນກວ່າ ERCP ເລັກນ້ອຍ, ແລະ ເຕັກໂນໂລຊີການເຈາະຂອງທ່ານໝໍ ແລະ ຄວາມຖືກຕ້ອງຂອງການນຳທາງຮູບພາບແມ່ນສູງຫຼາຍ.
ການປະສົມປະສານທີ່ມີປະສິດທິພາບ: ເຫດຜົນຂອງ "ການດໍາເນີນງານຮ່ວມກັນ" ດ້ວຍການປະສົມປະສານສອງຂອບເຂດ
ເມື່ອ “ຂໍ້ໄດ້ປຽບຂອງການຜ່າຕັດຜ່ານເສັ້ນເລືອດ” ຂອງ ERCP ພົບກັບ “ຂໍ້ໄດ້ປຽບທາງຜິວໜັງ” ຂອງ PTCS, ທັງສອງຢ່າງນີ້ບໍ່ໄດ້ຖືກຈຳກັດຢູ່ໃນວິທີການດຽວອີກຕໍ່ໄປ, ແຕ່ແທນທີ່ຈະເປັນກອບການວິນິດໄສ ແລະ ການປິ່ນປົວທີ່ “ມີຜົນກະທົບຕໍ່ທັງພາຍໃນ ແລະ ພາຍນອກຮ່າງກາຍ.” ການປະສົມປະສານນີ້ບໍ່ແມ່ນການເພີ່ມເຕັກໂນໂລຢີງ່າຍໆ, ແຕ່ເປັນແຜນການ “1+1>2″ ສ່ວນບຸກຄົນທີ່ຖືກອອກແບບມາເພື່ອຕອບສະໜອງສະພາບຂອງຄົນເຈັບ. ມັນປະກອບດ້ວຍສອງຮູບແບບຄື: “ການປະສົມປະສານຕາມລຳດັບ” ແລະ “ການປະສົມປະສານພ້ອມໆກັນ.”
ການປະສົມປະສານຕາມລຳດັບ: “ເປີດເສັ້ນທາງກ່ອນ, ຈາກນັ້ນການປິ່ນປົວທີ່ຊັດເຈນ”
ນີ້ແມ່ນວິທີການປະສົມປະສານທີ່ພົບເລື້ອຍທີ່ສຸດ, ໂດຍປົກກະຕິແລ້ວແມ່ນປະຕິບັດຕາມຫຼັກການຂອງ "ການລະບາຍນ້ຳກ່ອນ, ການປິ່ນປົວຕໍ່ມາ." ຕົວຢ່າງ, ສຳລັບຄົນເຈັບທີ່ເປັນພະຍາດເຫຼືອງອຸດຕັນຮຸນແຮງທີ່ເກີດຈາກກ້ອນຫີນໃນທໍ່ນ້ຳບີໃນຕັບ, ຂັ້ນຕອນທຳອິດແມ່ນການສ້າງຊ່ອງທາງລະບາຍນ້ຳບີຜ່ານການເຈາະ PTCS ເພື່ອລະບາຍນ້ຳບີທີ່ສະສົມໄວ້, ບັນເທົາຄວາມດັນໃນຕັບ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອ, ແລະ ຄ່ອຍໆຟື້ນຟູການເຮັດວຽກຂອງຕັບ ແລະ ສະພາບຮ່າງກາຍຂອງຄົນເຈັບ. ເມື່ອອາການຂອງຄົນເຈັບໝັ້ນຄົງ, ERCP ຈະຖືກປະຕິບັດຈາກດ້ານລຳໄສ້ເພື່ອເອົາກ້ອນຫີນໃນທໍ່ນ້ຳບີສ່ວນລຸ່ມ, ປິ່ນປົວບາດແຜໃນກະເພາະອາຫານສ່ວນຕົ້ນ, ແລະ ຂະຫຍາຍການຜູກມັດຂອງທໍ່ນ້ຳບີໂດຍໃຊ້ບານລູນ ຫຼື stent.
ໃນທາງກົງກັນຂ້າມ, ຖ້າຄົນເຈັບໄດ້ຮັບ ERCP ແລະພົບວ່າມີກ້ອນຫີນໃນຕັບທີ່ຍັງເຫຼືອຢູ່ ຫຼື ເສັ້ນເລືອດຕີບໃນລະດັບສູງທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້, PTCS ສາມາດຖືກນໍາໃຊ້ເພື່ອເຮັດສໍາເລັດ "ວຽກງານສໍາເລັດຮູບ" ໃນພາຍຫຼັງ. ຮູບແບບນີ້ສະເໜີຂໍ້ໄດ້ປຽບຂອງ "ວິທີການເທື່ອລະຂັ້ນຕອນທີ່ມີຄວາມສ່ຽງທີ່ສາມາດຈັດການໄດ້", ເຮັດໃຫ້ມັນເໝາະສົມໂດຍສະເພາະສໍາລັບຄົນເຈັບທີ່ມີອາການທີ່ສັບສົນ ແລະ ສະພາບສຸຂະພາບທີ່ມີຢູ່ກ່ອນແລ້ວ.
ການປະຕິບັດງານຮ່ວມກັນພ້ອມໆກັນ: “ການປະຕິບັດງານສອງຂອບເຂດພ້ອມໆກັນ,
ວິທີແກ້ໄຂແບບປະຕູດຽວ”
ສຳລັບຄົນເຈັບທີ່ມີການບົ່ງມະຕິທີ່ຊັດເຈນ ແລະ ມີຄວາມອົດທົນທາງຮ່າງກາຍທີ່ດີ, ທ່ານໝໍອາດຈະເລືອກວິທີການຜ່າຕັດແບບ “ລວມກັນພ້ອມໆກັນ”. ໃນລະຫວ່າງການຜ່າຕັດດຽວກັນ, ທີມງານ ERCP ແລະ PTCS ຈະເຮັດວຽກຮ່ວມກັນ. ໝໍຜ່າຕັດ ERCP ໃຊ້ກ້ອງສ່ອງທາງເດີນອາຫານຈາກດ້ານລຳໄສ້, ຂະຫຍາຍຕຸ່ມລຳໄສ້ນ້ອຍສ່ວນຕົ້ນ ແລະ ວາງສາຍນຳທາງ. ໝໍຜ່າຕັດ PTCS, ໂດຍການນຳພາໂດຍການສະແກນພາບ, ຈະເຈາະຕັບ ແລະ ໃຊ້ກ້ອງສ່ອງທາງເດີນອາຫານເພື່ອຊອກຫາສາຍນຳທາງທີ່ວາງໄວ້ໂດຍ ERCP, ເຊິ່ງເຮັດໃຫ້ “ຊ່ອງທາງພາຍໃນ ແລະ ພາຍນອກ” ສອດຄ່ອງກັນຢ່າງຊັດເຈນ. ຫຼັງຈາກນັ້ນ, ທັງສອງທີມຈະຮ່ວມມືກັນເພື່ອປະຕິບັດການເຈາະຫີນ, ການກຳຈັດກ້ອນຫີນ, ແລະ ການວາງ stent.
ຂໍ້ໄດ້ປຽບທີ່ສຸດຂອງຮູບແບບນີ້ແມ່ນມັນແກ້ໄຂບັນຫາຫຼາຍຢ່າງດ້ວຍຂັ້ນຕອນດຽວ, ເຊິ່ງເຮັດໃຫ້ບໍ່ຈຳເປັນຕ້ອງໃຊ້ຢາສະລົບ ແລະ ການຜ່າຕັດຫຼາຍຄັ້ງ, ເຊິ່ງຊ່ວຍຫຼຸດໄລຍະເວລາຂອງການປິ່ນປົວລົງຢ່າງຫຼວງຫຼາຍ. ຕົວຢ່າງ, ສຳລັບຄົນເຈັບທີ່ມີທັງກ້ອນຫີນໃນທໍ່ນໍ້າບີ ແລະ ກ້ອນຫີນໃນທໍ່ນໍ້າບີຮ່ວມ, PTCS ສາມາດໃຊ້ພ້ອມກັນເພື່ອກຳຈັດກ້ອນຫີນໃນຕັບ ແລະ ERCP ເພື່ອແກ້ໄຂກ້ອນຫີນໃນທໍ່ນໍ້າບີຮ່ວມ, ເຊິ່ງເຮັດໃຫ້ຄົນເຈັບບໍ່ຈຳເປັນຕ້ອງໄດ້ຮັບຢາສະລົບ ແລະ ການຜ່າຕັດຫຼາຍຄັ້ງ, ເຊິ່ງຊ່ວຍປັບປຸງປະສິດທິພາບການປິ່ນປົວໄດ້ຢ່າງຫຼວງຫຼາຍ.
ສະຖານະການທີ່ນຳໃຊ້ໄດ້: ຄົນເຈັບຄົນໃດຕ້ອງການການປະສົມປະສານສອງຂອບເຂດ?
ບໍ່ແມ່ນພະຍາດທໍ່ນໍ້າບີທັງໝົດຕ້ອງການການຖ່າຍພາບແບບສອງກ້ອງລວມ. ການຖ່າຍພາບແບບສອງກ້ອງລວມແມ່ນເໝາະສົມທີ່ສຸດສຳລັບກໍລະນີທີ່ສັບສົນທີ່ບໍ່ສາມາດແກ້ໄຂໄດ້ດ້ວຍເຕັກນິກດຽວ, ສ່ວນໃຫຍ່ແມ່ນລວມທັງສິ່ງຕໍ່ໄປນີ້:
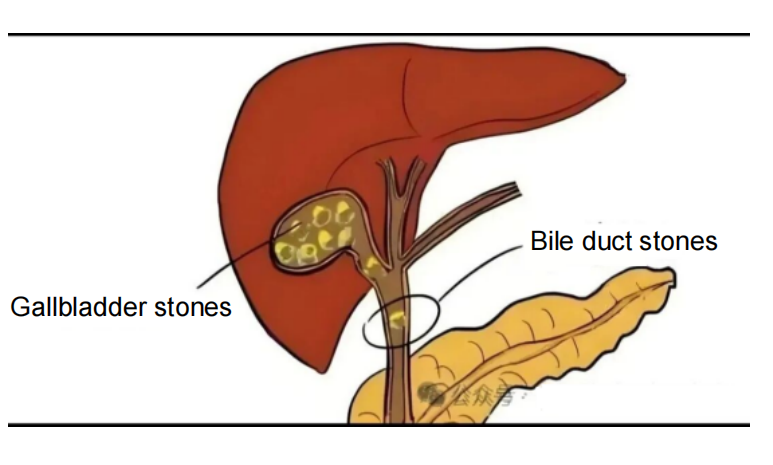
ກ້ອນຫີນໃນທໍ່ນໍ້າບີທີ່ສັບສົນ: ນີ້ແມ່ນສະຖານະການນໍາໃຊ້ຕົ້ນຕໍສໍາລັບການກວດ CT ລວມສອງກ້ອງ. ຕົວຢ່າງ, ຄົນເຈັບທີ່ມີທັງກ້ອນຫີນໃນທໍ່ນໍ້າບີໃນຕັບ (ໂດຍສະເພາະຜູ້ທີ່ຢູ່ໃນສະຖານທີ່ຫ່າງໄກສອກຫຼີກເຊັ່ນ: ກ້ອນຫີນຂ້າງຊ້າຍ ຫຼື ກ້ອນຫີນດ້ານຫຼັງຂວາຂອງຕັບ) ແລະ ກ້ອນຫີນໃນທໍ່ນໍ້າບີທົ່ວໄປ; ຄົນເຈັບທີ່ມີກ້ອນຫີນແຂງທີ່ມີເສັ້ນຜ່າສູນກາງເກີນ 2 ຊມ ທີ່ບໍ່ສາມາດເອົາອອກໄດ້ດ້ວຍ ERCP ຢ່າງດຽວ; ແລະ ຄົນເຈັບທີ່ມີກ້ອນຫີນຕິດຢູ່ໃນທໍ່ນໍ້າບີທີ່ແຄບລົງ, ເຊິ່ງເຮັດໃຫ້ເຄື່ອງມື ERCP ບໍ່ສາມາດຜ່ານໄດ້. ການໃຊ້ CTCS ລວມສອງກ້ອງ, CTCS ຈະ "ແຍກ" ກ້ອນຫີນຂະໜາດໃຫຍ່ ແລະ ເອົາກ້ອນຫີນທີ່ແຕກອອກຈາກພາຍໃນຕັບ, ໃນຂະນະທີ່ ERCP ຈະ "ເອົາ" ທໍ່ນໍ້າບີລຸ່ມອອກຈາກລໍາໄສ້ເພື່ອປ້ອງກັນກ້ອນຫີນທີ່ເຫຼືອ, ເຊິ່ງເຮັດໃຫ້ "ການກຳຈັດກ້ອນຫີນທັງໝົດ".
ການຮັດແຄບຂອງທໍ່ນໍ້າບີໃນລະດັບສູງ: ເມື່ອການຮັດແຄບຂອງທໍ່ນໍ້າບີຕັ້ງຢູ່ເໜືອຕ່ອມຕັບ (ບ່ອນທີ່ທໍ່ນໍ້າບີຊ້າຍ ແລະ ຂວາພົບກັນ), ເຄື່ອງສ່ອງກ້ອງ ERCP ຍາກທີ່ຈະເຂົ້າເຖິງ, ເຮັດໃຫ້ມັນຍາກທີ່ຈະປະເມີນຄວາມຮຸນແຮງ ແລະ ສາເຫດຂອງການຮັດແຄບໄດ້ຢ່າງຖືກຕ້ອງ. ໃນກໍລະນີເຫຼົ່ານີ້, PTCS ຊ່ວຍໃຫ້ສາມາດເບິ່ງເຫັນການຮັດແຄບໄດ້ໂດຍກົງຜ່ານຊ່ອງທາງພາຍໃນຕັບ, ຊ່ວຍໃຫ້ການກວດເນື້ອເຍື່ອຢືນຢັນລັກສະນະຂອງບາດແຜ (ເຊັ່ນ: ການອັກເສບ ຫຼື ເນື້ອງອກ) ໃນຂະນະທີ່ເຮັດການຂະຫຍາຍບານລູນ ຫຼື ການວາງ stent ໃນເວລາດຽວກັນ. ໃນທາງກົງກັນຂ້າມ, ERCP ຊ່ວຍໃຫ້ສາມາດວາງ stent ຢູ່ດ້ານລຸ່ມ, ເຊິ່ງເຮັດໜ້າທີ່ເປັນຕົວສົ່ງຕໍ່ສຳລັບ stent PTCS, ຮັບປະກັນການລະບາຍນໍ້າຂອງທໍ່ນໍ້າບີທັງໝົດໂດຍບໍ່ມີການກີດຂວາງ.
ອາການແຊກຊ້ອນຫຼັງການຜ່າຕັດທໍ່ນໍ້າບີ: ການແຄບຂອງຮູນໍ້າບີ, ຮູນໍ້າບີ, ແລະ ກ້ອນຫີນທີ່ເຫຼືອອາດຈະເກີດຂຶ້ນຫຼັງຈາກການຜ່າຕັດທໍ່ນໍ້າບີ. ຖ້າຄົນເຈັບມີອາການຕິດຂອງລໍາໄສ້ຮຸນແຮງຫຼັງຈາກການຜ່າຕັດ ແລະ ERCP ບໍ່ສາມາດເຮັດໄດ້, PTCS ສາມາດໃຊ້ສໍາລັບການລະບາຍນໍ້າ ແລະ ການປິ່ນປົວໄດ້. ຖ້າຮູນໍ້າບີຕັ້ງຢູ່ສູງ ແລະ ERCP ບໍ່ສາມາດຂະຫຍາຍໄດ້ເຕັມທີ່, PTCS ສາມາດໃຊ້ຮ່ວມກັບການຂະຫຍາຍທັງສອງຂ້າງເພື່ອປັບປຸງອັດຕາຄວາມສໍາເລັດຂອງການປິ່ນປົວ.
ຄົນເຈັບທີ່ບໍ່ສາມາດທົນຕໍ່ການຜ່າຕັດພຽງຄັ້ງດຽວໄດ້: ຕົວຢ່າງ, ຄົນເຈັບຜູ້ສູງອາຍຸ ຫຼື ຄົນເຈັບທີ່ມີພະຍາດຫົວໃຈ ແລະ ປອດຮຸນແຮງບໍ່ສາມາດທົນຕໍ່ການຜ່າຕັດພຽງຄັ້ງດຽວທີ່ຍາວນານໄດ້. ການປະສົມປະສານຂອງກະຈົກສອງຊັ້ນສາມາດແບ່ງການຜ່າຕັດທີ່ສັບສົນອອກເປັນ “ການຜ່າຕັດແບບຮຸກຮານໜ້ອຍທີ່ສຸດ + ການຜ່າຕັດແບບຮຸກຮານໜ້ອຍທີ່ສຸດ”, ຫຼຸດຜ່ອນຄວາມສ່ຽງດ້ານການຜ່າຕັດ ແລະ ພາລະທາງຮ່າງກາຍ.
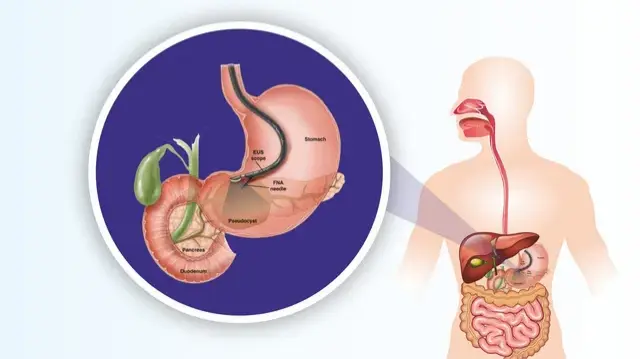
ທັດສະນະໃນອະນາຄົດ: “ທິດທາງການຍົກລະດັບ” ຂອງການລວມກັນສອງຂອບເຂດ
ດ້ວຍຄວາມກ້າວໜ້າທາງດ້ານເຕັກໂນໂລຊີ, ການປະສົມປະສານຂອງ ERCP ແລະ PTCS ຍັງສືບຕໍ່ພັດທະນາ. ໃນທາງກົງກັນຂ້າມ, ຄວາມກ້າວໜ້າທາງດ້ານເຕັກໂນໂລຊີການຖ່າຍພາບກຳລັງເຮັດໃຫ້ການເຈາະ ແລະ ຂັ້ນຕອນການປິ່ນປົວມີຄວາມຊັດເຈນຫຼາຍຂຶ້ນ. ຕົວຢ່າງ, ການປະສົມປະສານຂອງການກວດ ultrasound ພາຍໃນການຜ່າຕັດ (EUS) ແລະ PTCS ສາມາດເບິ່ງເຫັນໂຄງສ້າງພາຍໃນຂອງທໍ່ນໍ້າບີໄດ້ໃນເວລາຈິງ, ຫຼຸດຜ່ອນອາການແຊກຊ້ອນຂອງການເຈາະ. ໃນທາງກົງກັນຂ້າມ, ນະວັດຕະກໍາໃນເຄື່ອງມືຕ່າງໆກຳລັງເຮັດໃຫ້ການປິ່ນປົວມີປະສິດທິພາບຫຼາຍຂຶ້ນ. ຕົວຢ່າງ, ເຄື່ອງກວດ choledochoscopes ທີ່ມີຄວາມຍືດຫຍຸ່ນ, ເຄື່ອງກວດ lithotripsy ທີ່ທົນທານກວ່າ, ແລະ stents ທີ່ສາມາດດູດຊຶມທາງຊີວະພາບໄດ້ກຳລັງເຮັດໃຫ້ການປະສົມປະສານສອງລະດັບສາມາດແກ້ໄຂບາດແຜທີ່ສັບສົນຫຼາຍຂຶ້ນ.
ນອກຈາກນັ້ນ, “ການລວມກ້ອງສ່ອງສອງຊັ້ນທີ່ຊ່ວຍເຫຼືອດ້ວຍຫຸ່ນຍົນ” ໄດ້ເກີດຂຶ້ນເປັນທິດທາງການຄົ້ນຄວ້າໃໝ່: ໂດຍການນຳໃຊ້ລະບົບຫຸ່ນຍົນເພື່ອຄວບຄຸມກ້ອງສ່ອງ ແລະ ເຄື່ອງມືເຈາະ, ທ່ານໝໍສາມາດປະຕິບັດຂັ້ນຕອນທີ່ລະອຽດອ່ອນໃນສະພາບແວດລ້ອມທີ່ສະດວກສະບາຍຫຼາຍຂຶ້ນ, ເຊິ່ງປັບປຸງຄວາມແມ່ນຍຳ ແລະ ຄວາມປອດໄພໃນການຜ່າຕັດຕື່ມອີກ. ໃນອະນາຄົດ, ດ້ວຍການຮັບຮອງເອົາການຮ່ວມມືຫຼາຍສາຂາວິຊາ (MDT) ທີ່ເພີ່ມຂຶ້ນ, ERCP ແລະ PTCS ຈະຖືກປະສົມປະສານເຂົ້າກັບການຜ່າຕັດດ້ວຍກ້ອງສ່ອງທາງໄກ ແລະ ການປິ່ນປົວດ້ວຍການແຊກແຊງຕື່ມອີກ, ເຊິ່ງສະໜອງທາງເລືອກໃນການວິນິດໄສ ແລະ ການປິ່ນປົວທີ່ເປັນສ່ວນຕົວ ແລະ ມີຄຸນນະພາບສູງຫຼາຍຂຶ້ນສຳລັບຄົນເຈັບທີ່ມີພະຍາດທາງທໍ່ນໍ້າບີ.
ການປະສົມປະສານສອງຂອບເຂດຂອງ ERCP ແລະ PTCS ໄດ້ທຳລາຍຂໍ້ຈຳກັດຂອງວິທີການທາງດຽວສຳລັບການວິນິດໄສ ແລະ ການປິ່ນປົວທໍ່ນໍ້າບີ, ໂດຍການແກ້ໄຂພະຍາດທໍ່ນໍ້າບີທີ່ສັບສົນຫຼາຍຢ່າງດ້ວຍວິທີການທີ່ມີການບຸກລຸກໜ້ອຍທີ່ສຸດ ແລະ ຊັດເຈນ. ການຮ່ວມມືຂອງ “ຄູ່ທີ່ມີພອນສະຫວັນ” ນີ້ບໍ່ພຽງແຕ່ສະທ້ອນໃຫ້ເຫັນເຖິງຄວາມກ້າວໜ້າຂອງເຕັກໂນໂລຊີທາງການແພດເທົ່ານັ້ນ ແຕ່ຍັງສະແດງເຖິງວິທີການທີ່ເນັ້ນຄົນເຈັບເປັນສູນກາງໃນການວິນິດໄສ ແລະ ການປິ່ນປົວ. ມັນປ່ຽນສິ່ງທີ່ເຄີຍຕ້ອງການການຜ່າຕັດທໍ່ນໍ້າບີໃຫຍ່ໃຫ້ກາຍເປັນການປິ່ນປົວທີ່ມີການບຸກລຸກໜ້ອຍທີ່ສຸດດ້ວຍການບາດເຈັບໜ້ອຍລົງ ແລະ ການຟື້ນຕົວໄວຂຶ້ນ, ຊ່ວຍໃຫ້ຄົນເຈັບຫຼາຍຄົນສາມາດເອົາຊະນະພະຍາດຂອງເຂົາເຈົ້າໄດ້ ໃນຂະນະທີ່ຮັກສາຄຸນນະພາບຊີວິດທີ່ສູງຂຶ້ນ. ພວກເຮົາເຊື່ອວ່າດ້ວຍຄວາມກ້າວໜ້າທາງເຕັກໂນໂລຊີຢ່າງຕໍ່ເນື່ອງ, ການປະສົມປະສານສອງຂອບເຂດຈະປົດລັອກຄວາມສາມາດຫຼາຍຂຶ້ນ, ນຳເອົາຄວາມເປັນໄປໄດ້ໃໝ່ໆມາສູ່ການວິນິດໄສ ແລະ ການປິ່ນປົວພະຍາດທໍ່ນໍ້າບີ.
ພວກເຮົາ, Jiangxi Zhuoruihua Medical Instrument Co., Ltd., ເປັນຜູ້ຜະລິດໃນປະເທດຈີນທີ່ຊ່ຽວຊານໃນອຸປະກອນບໍລິໂພກທາງກ້ອງສ່ອງ, ລວມທັງສາຍ GI ເຊັ່ນ:ຄີບຕັດເນື້ອເຍື່ອ, ເຮໂມຄລິບ, ບ່ວງຕັກ, ເຂັມປິ່ນປົວດ້ວຍ sclerotherapy, ທໍ່ສີດ, ແປງ cytology, ສາຍນຳທາງ, ກະຕ່າເກັບຫີນ, ທໍ່ລະບາຍນໍ້າບີດັງ, ແລະການຜ່າຕັດກ້າມຊີ້ນຫຸງກະດູກ ແລະອື່ນໆເຊິ່ງຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງໃນເອີເອັມຣ, ໄອດີເອສດີ, ERCP.
ຜະລິດຕະພັນຂອງພວກເຮົາໄດ້ຮັບການຮັບຮອງຈາກ CE ແລະ ໄດ້ຮັບການອະນຸມັດຈາກ FDA 510K, ແລະ ໂຮງງານຂອງພວກເຮົາໄດ້ຮັບການຮັບຮອງຈາກ ISO. ສິນຄ້າຂອງພວກເຮົາໄດ້ຖືກສົ່ງອອກໄປເອີຣົບ, ອາເມລິກາເໜືອ, ຕາເວັນອອກກາງ ແລະ ບາງສ່ວນຂອງອາຊີ, ແລະ ໄດ້ຮັບການຍອມຮັບ ແລະ ຄຳຍ້ອງຍໍຈາກລູກຄ້າຢ່າງກວ້າງຂວາງ!
ເວລາໂພສ: ວັນທີ 14 ພະຈິກ 2025